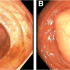
75-годишна жена отива в спешно отделение поради коремна болка и наскоро развила се гръдна болка. Тя няма кашлица, нито повишена температура. Прегледът установява, че е със затлъстяване (102 kg, 162 cm). Лабораторните изследвания показват нормален сърдечен тропонин и леко повишен възпалителен маркер CRP. Бързият тест за COVID-19 е положителен. Жената е преведена в инфекциозно отделение. Последваща компютърна томография не установява интерстициални белодробни промени, но хранопроводът изглежда огромен, пълен с хранителни материи и избутва околните органи (снимки А-С).
Пациентката е преведена в клиника по гастроентерология. Проведена е гастроскопия под ендотрахеална интубация. Снимка D показва находката в хранопровода.
Каква е най-вероятната диагноза?
Това е ахалазия тип 2, която е рефрактерна на предходно ендоскопско и хирургично лечение. Жената е имала пневматични дилатации през 2005 г. и оперативна миотомия по Heller-Dor през 2015 г. През 2018 г. неуспешно е проведена манометрия, най-вероятно защото катетърът не е достигнал стомаха поради силно разширения хранопровод.
Пациентът е лекуван с трайно гладуване и поставяне на назофарингеална сонда. Извършени са многобройни промивки с физиологичен разтвор, но без особен ефект. Проведени са още няколко ендоскопски сесии за изваждане на огромно количество хранителни остатъци.
Лекарите смятат, че две основни причини водят до тежко протичане на заболяването. Първата е, че жената има намалена функция на щитовидната жлеза (хипотиреоидизъм). Най-вероятно приеманият през устата левотироксин не достига до стомаха и не се усвоява в достатъчно количество. Втората причина е липсата на зъби, която е свързана с неефективно дъвчене на храната и повишена вероятност от засядане в хранопровода. Учудващо, пациентката няма загуба на килограми и общото ѝ състояние е съхранено.
Ахалазия е рядко мотилитетно заболяване на хранопровода. Характеризира се с трудно преглъщане на твърди и течни храни, болка в гърдите, връщане на храна (регургитация) и понякога загуба на килограми. Златният стандарт за поставяне на диагноза е манометрия на хранопровода. Типични находки са липса на перисталтика и нарушена релаксация на долния сфинктер при преглъщане. Ахалазията бива три типа според класификацията от Чикаго – тип 1 класическа, тип 2 с компартментализирано високо налягане в хранопровода и тип 3 спастична.
Все по-често лечение на ахалазията в последните години е т.нар. перорална ендоскопска миотомия (ПОЕМ), която показва сходни резултати с лапароскопската миотомия по Heller. Допълнителни методи за лечение са инжектиране на ботулинов токсин и пневматична дилатация с балон.
Пероралната ендоскопска миотомия е преценена като неподходяща за пациентката от случая поради отворената началната част на стомаха (кардия), липсата на манометрични данни и вече силно разширения (сигмовиден) хранопровод. Жената е насочена към ендокринолог и е препоръчано поставяне на зъбни протези.
Източник: An Unexpected Thoracic Finding in a Patient With COVID-19 Calì, Anna et al. Gastroenterology, Volume 161, Issue 4, 1111 – 1112